Pneumokoki - groźne dla zdrowia bakterie. Leczenie i profilaktyka
- Publikacja:
- 2019-09-04 13:29
- Aktualizacja:
- 2025-06-03 14:20
Pneumokoki budzą strach wśród rodziców małych dzieci, ponieważ powodują groźne dla zdrowia i życia choroby. Choć wiele się o nich mówi, nie każdy wie, jak dochodzi do zakażenia i jakie są tego następstwa. W jaki sposób można się chronić przed pneumokokami?
Artykuł rekomendowany przez:
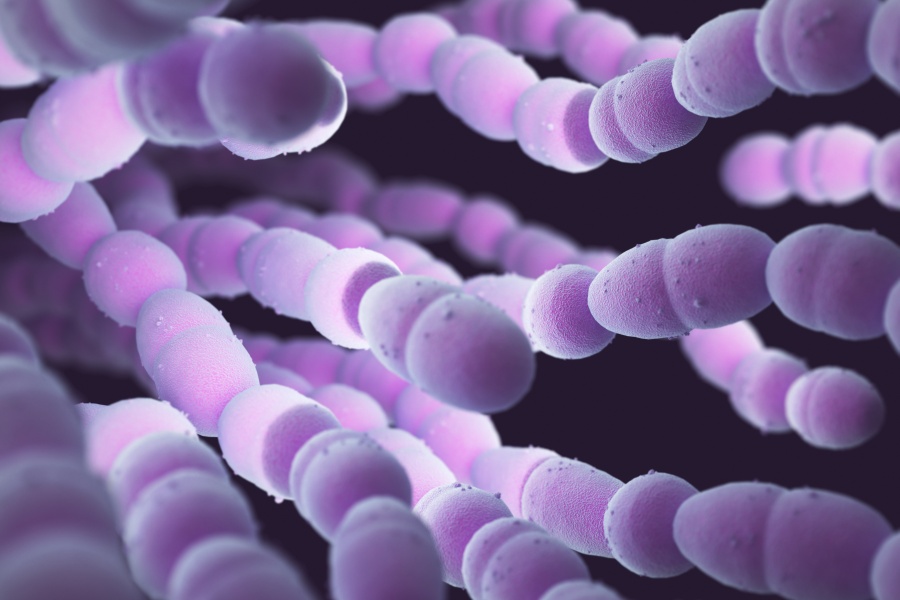
Pneumokoki, czyli dwoinka zapalenia płuc
Nazwą pneumokoki określa się gram-dodatnie bakterie Streptococcus pneumoniae, czyli dwoinki zapalenia płuc, należące do grupy paciorkowców. Zakażenia pneumokokami występują we wszystkich regionach świata. Każdego roku na świecie z powodu zakażenia tymi bakteriami choruje ponad 14 milionów ludzi. Bakterie te mogą doprowadzić zapalenia płuc, zapalenia ucha środkowego, zapalenia opon mózgowo-rdzeniowych lub rozwoju sepsy pneumokokowej. Zakażenia te są niezwykle groźne, zwłaszcza dla dzieci poniżej 5. roku życia. Szacuje się, że z powodu zakażenia pneumokokami umiera nawet 800 000 małych pacjentów. W grupie ryzyka są także seniorzy, którzy ukończyli 65. rok życia1.
Wyróżnia się około 80 typów serologicznych pneumokoków, jednak za najwięcej zakażeń odpowiadają pneumokoki należące do typów serologicznych 3, 4, 14, 9N, 9V, 22F i 19F. Tylko w 2018 r. odnotowano ponad tysiąc zakażeń tymi groźnymi bakteriami.
Jak dochodzi do zarażenia pneumokokami?
Do zakażenia pneumokokami dochodzi drogą powietrzno-kropelkową. Oznacza to, że zarazić można się w czasie rozmowy, różnych zabiegów w obrębie dróg oddechowych, czy podczas kichania lub kaszlu. Bakterie te kolonizują jamę nosowo-gardłową. Jeżeli nasz układ immunologiczny jest sprawny i nabyliśmy odporność na te bakterie, możemy stać się nosicielami pneumokoków. Szacuje się, że 15% osób dorosłych i nawet 90% dzieci okresowo jest nosicielami Streptococcus pneumoniae2. U nosiciela nie występują objawy choroby, więc nie jest świadomy faktu, że zaraża innych.
Istotnym czynnikiem ryzyka jest wiek osoby zarażonej. Ryzyko zakażenia jest niezwykle wysokie u małych dzieci, szczególnie do 2. roku życia, z uwagi na niedojrzałość układu odpornościowego. Przebywanie w większych skupiskach (żłobki, przedszkola) sprzyja przenoszeniu bakterii na kolejne osoby.
Choroby wywołane przez pneumokoki
Zakażenie bakterią Streptococcus pneumoniae niesie ze sobą poważne konsekwencje w postaci groźnych dla życia chorób.
- Pneumokokowe zapalenie płuc – jest najczęściej występującym schorzeniem po zakażeniu pneumokokami i dotyczy zarówno dzieci, jak i dorosłych. Zapalenie płuc często poprzedza infekcja dróg oddechowych. Choroba objawia się wysoką gorączką (powyżej 38°C), dreszczami, bólem w klatce piersiowe i dusznościami oraz uporczywym, męczącym kaszlem z plwociną.
- Zapalenie ucha środkowego – a także zapalenie zatok obocznych nosa może rozwinąć się, gdy bakterie rozprzestrzenią się z jamy nosowo-gardłowej na pobliskie tkanki. Infekcje te często dotyczą małych dzieci, których anatomia predysponuje do tego typy zakażeń. Choroba ta ma tendencję do częstych nawrotów. Dziecko z zapaleniem ucha środkowego jest płaczliwe i niespokojne, gorączkuje, czego przyczyną jest stan zapalny i silny ból ucha i głowy.
- Zapalenie opon mózgowo-rdzeniowych – jest jednym z groźniejszych powikłań po zakażeniu pneumokokami. Występuje jako stan zapalny obejmujący opony mózgowo-rdzeniowe i/lub mózg lub towarzyszy sepsie. Pneumokokowe zapalenie opon mózgowo-rdzeniowych może dojść w wyniku urazu czaszki i przerwania ciągłości opon. Choroba objawia się wysoką gorączką, silnymi bólami głowy, sztywnością karku i nadwrażliwością na światło. Osoba chora ma nudności ,wymiotuje, co nie ma związku ze spożywanymi posiłkami. Objawy te pojawiają się nagle i szybko się nasilają, prowadząc do zaburzeń świadomości i utraty przytomności.
- Sepsa pneumokokowa - to najcięższa postać zakażenia pneumokokowego. W jej przebiegu bakterie wnikają do krwi, przez co szybko rozprzestrzeniają się i namnażają w tkankach i narządach, prowadząc do zakażenia uogólnionego i niewydolności wielonarządowej. Symptomy sepsy pojawiają się nagle, a stan chorego szybko ulega pogorszeniu. Zalicza się do nich gorączkę nawet do 40oC, przyspieszoną czynność serca i płytki oddech. Dzieci z sepsą są ospałe i niezainteresowane otoczeniem, nie mają apetytu. Bez odpowiedniego leczenia ich ciśnienie tętnicze krwi spada, tracą przytomność.
W wyniku zakażenia pneumokokami może również dojść do rozwoju zapalenia opłucnej i otrzewnej, zapalenia stawów, czy zapalenia rogówki.
Choroby wywołane zakażeniem pneumokokowym nie pozostają obojętne dla naszego zdrowia. Część z nich może mieć charakter przejściowy (np. ropniak opłucnej, drgawki, porażenie nerwów czaszkowych, niewydolność krążeniowa) i ustąpić po wyleczeniu choroby. Jeżeli leczenie podjęte jest zbyt późno, a infekcja opanowała cały organizm może dojść do niewydolności krążeniowej i oddechowej, a w konsekwencji do śmierci. Wyróżnia się też powikłania późne, które mogą ujawnić się znacznie później i utrzymywać nawet do końca życia. Zalicza się do nich m.in.: nieprawidłowy rozwój psychiczny dziecka (zaburzenia mowy, trudności w nauce), nieprawidłowości w rozwoju motorycznym, padaczkę, zaburzenia widzenia, a nawet ślepotę.
Szczepienia ochronne przeciwko pneumokokom
Jedyną skuteczną metodą ochrony przed pneumokokami są szczepienia ochronne. W Polsce dostępne są dwa rodzaje szczepionek przeciwko tym bakteriom - skoniugowane i polisacharydowe. Szczepionki skoniugowane zawierają polisacharydy pochodzące z 10 (Synflorix) lub 13 (Prevenar 13) serotypów pneumokoków, które odpowiadają za większość zakażeń u dzieci. Szczepionki te podaje się dzieciom do 5. roku życia. Innym wariantem są szczepionki polisacharydowe, zawierające aż 23 serotypy pneumokoków (PNEUMOVAX 23). Można je stosować u dzieci po ukończeniu 2. roku życia. Ich podanie zaleca się pacjentom z grupy wysokiego ryzyka, czyli osób przewlekle chorych oraz seniorów.
W ramach szczepień obowiązkowych dzieciom podaje się szczepionkę skoniugowaną w schemacie:
- w 2. miesiącu życia (PCV),
- w 4. miesiącu życia (PCV),
- w 13. miesiącu życia (PCV).
Szczepienia te finansowane są przez Narodowy Fundusz Zdrowia, zatem rodzice nie muszą ponosić żadnych kosztów. Darmowe szczepienia dostępne są dla wszystkich osób urodzonych po 31 grudnia 2016 r. oraz dzieci należących do grupy podwyższonego ryzyka, urodzonych przed 31 grudnia 2016 do ukończenia przez nie 5. roku życia.
Choć szczepionki są dobrze przebadane i bezpieczne dla ludzi, mogą wystąpić po tzw. odczyny poszczepienne. Przeważnie jest to zaczerwienienie w miejscu wstrzyknięcia, obrzęk i bolesność tego miejsca, które mogą ograniczać ruchy kończyną. U dzieci może wystąpić pogorszenie samopoczucia i płaczliwość, utrata apetytu oraz wymioty i luźniejsze stolce. Większość objawów przebiega łagodnie i przemija w ciągu 2-3 dni od szczepienia.
1. KOROUN, Inwazyjna choroba pneumokokowa w Polsce w 2018 roku, http://koroun.edu.pl/wp-content/uploads/2019/07/Inwazyjna-choroba-pneumokokowa-IChP-w-Polsce-w-2018-roku-22.07.2019.pdf
2. https://www.szczepienia.pl/pneumokoki/choroby-powodowane-przez-pneumokoki/posocznica/
Autor
Redakcja ktomalek.pl - Zespół redakcyjny KtoMaLek.pl tworzą doświadczeni farmaceuci, którzy specjalizują się w różnych obszarach tematyki zdrowotnej. Doświadczenie zdobyte w zawodzie oraz wiedza uzyskana podczas studiów farmaceutycznych, pozwalają na tworzenie merytorycznych treści zgodnych z EBM (and. Evidence-based Medicine), opartych na rzetelnych źródłach — aktualnych badaniach naukowych, branżowych podręcznikach i książkach. Za praktyką podążają również pasja i niesłabnąca chęć do poszerzania wiedzy oraz dzielenia się nią z pacjentami. Dzięki temu użytkownicy otrzymują dostęp do ciekawych i angażujących materiałów edukacyjnych.