Kolposkopia — co to za badanie, kiedy się je wykonuje, jak się przygotować? Wskazania i przebieg badania
- Publikacja:
- 2026-03-20 20:29
- Aktualizacja:
- 2026-03-20 20:32
Odebrałaś wynik cytologii i zamiast uspokajającego „grupa I” lub NILM (ang. Negative for Intraepithelial Lesion or Malignancy, oznacza w wyniku cytologii brak zmian śródnabłonkowych oraz zmian nowotworowych) zobaczyłaś skomplikowany opis, adnotację o wirusie HPV lub, co gorsza, wezwanie do dalszej diagnostyki? Pierwsza reakcja to zazwyczaj strach i wpisywanie w wyszukiwarkę najczarniejszych scenariuszy. Zatrzymaj się. Pozwól, że Ci wyjaśnię.
Artykuł rekomendowany przez:
Skierowanie na kolposkopię nie jest wyrokiem, a standardowym postępowaniem. To po prostu dokładniejsze spojrzenie, które pozwala lekarzowi zweryfikować to, co w cytologii wyszło niejednoznacznie. Traktuj to badanie jak dodatkową weryfikację. Cytologia to sito, które czasem fałszywie alarmuje, a kolposkopia to lupa, która pozwala ostatecznie potwierdzić lub wykluczyć problem. Dlatego przed jej wykonaniem, nie ma jeszcze powodu do stresu. Dlatego zachęcam Cię do zgłębienia tematu. Przeczytasz i dowiesz się więcej o kolposkopii.
Co to jest kolposkopia i po co się ją wykonuje?
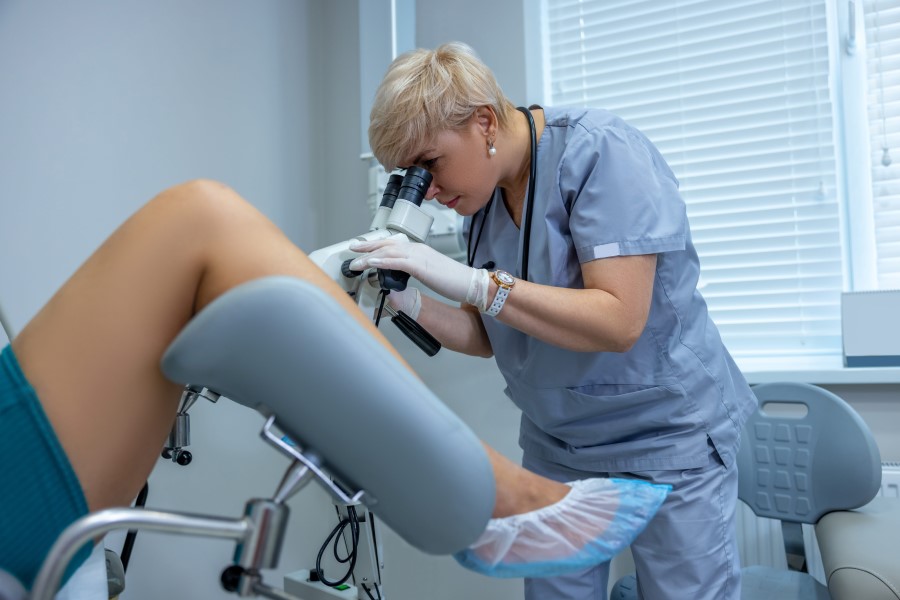
Kolposkopia to proste, nieinwazyjne badanie ginekologiczne, polegające na oglądaniu szyjki macicy, pochwy i sromu w dużym powiększeniu. Pozwala precyzyjnie zlokalizować i ocenić rozległość oraz stopień zaawansowania podejrzanej zmiany i w razie potrzeby pobrać wycinek do badania. Dla Ciebie, jako pacjentki, badanie przebiega bardzo podobnie do standardowej wizyty ginekologicznej. Różnica polega na tym, że lekarz nie ogląda szyjki macicy „gołym okiem”, ale używa do tego urządzenia zwanego kolposkopem. To taki mikroskop na statywie, który stoi przed fotelem ginekologicznym (nie wchodzi do środka ciała!). Dzięki niemu ginekolog widzi obraz w dużym powiększeniu i trójwymiarze, co pozwala dostrzec detale niewidoczne w zwykłym badaniu.
Celem badania jest precyzyjna ocena nabłonka szyjki macicy, pochwy oraz sromu. Jeśli lekarz zauważy podejrzane miejsca, może od razu pobrać z nich malutki wycinek do badania histopatologicznego. To właśnie ten wynik — z wycinka, a nie z samej cytologii jest najistotniejszy dla postawienia trafnej diagnozy.
Kiedy lekarz skieruje Cię na kolposkopię?
Najczęstszym powodem wykonywania kolposkopii jest nieprawidłowy lub niejasny wynik cytologii, lecz to nie jedyna przyczyna. Wskazaniem do badania są:
- nieprawidłowe wyniki cytologii: takie jak ASC-US, LSIL, HSIL czy ASC-H
- przy wyniku cytologii ASC-US/LSIL zgodnie z obowiązującymi wytycznymi najpierw wykonuje się test na obecność HPV wysokiego ryzyka onkogennego i dopiero po potwierdzeniu, ginekolog kieruje na kolposkopię;
- wykrycie wysokoonkogennego typu wirusa HPV: zwłaszcza typów 16 i 18, nawet jeśli cytologia wyszła w porządku;
- krwawienia kontaktowe: czyli plamienia po stosunku;
- widoczne zmiany na szyjce: jeśli lekarz podczas zwykłego badania zobaczy nadżerkę, polipa lub inną zmianę, której chce się przyjrzeć z bliska;
- kontrola po leczeniu: aby sprawdzić, czy wcześniejsze zabiegi przyniosły efekt.
Jak przygotować się do badania? Praktyczna lista
Dobre przygotowanie do badania to mniejszy stres i bardziej wiarygodny wynik. Zasady są proste, ale trzeba ich przestrzegać restrykcyjnie:
- Odpowiedni czas cyklu menstruacyjnego: badanie najlepiej wykonaj w pierwszej fazie cyklu, zaraz po zakończeniu miesiączki, ale przed owulacją. Kolposkopia nie powinna być wykonywana podczas miesiączki;
- Wstrzemięźliwość seksualna: na 24-48 godzin przed badaniem zrezygnuj ze współżycia. Otarcia czy obecność nasienia mogą zaburzyć obraz, a tym samym zafałszować wynik badania;
- Żadnych leków dopochwowych: odstaw globulki, irygacje czy tampony na kilka dni przed wizytą. Szyjka macicy musi być „czysta”, bez resztek substancji leczniczych. Dobrze jest zapytać swojego ginekologa, który kieruje na kolposkopie, kiedy najpóźniej zaprzestać stosowania leków dopochwowych przed badaniem i kiedy po badaniu można kontynuować terapię;
- Ciąża: jeśli jesteś w ciąży, koniecznie powiedz o tym lekarzowi! Kolposkopię można wykonywać w ciąży (jest bezpieczna), ale procedura wygląda nieco inaczej i rzadziej lekarz decyduje się na inwazyjne pobranie wycinków.
Jak wygląda przebieg kolposkopii krok po kroku?
Wiedza, co będzie się działo, to najlepszy lek na strach. Badanie trwa zazwyczaj od 10 do 20 minut.
- Wstęp: Siadasz na fotelu ginekologicznym, a lekarz zakłada wziernik — dokładnie tak samo, jak przy pobieraniu cytologii.
- Przemywanie: To kluczowy moment. Lekarz przemywa szyjkę macicy dwoma płynami. Najpierw 3-5% kwasem octowym, a potem płynem Lugola (jodem).
- Obserwacja: Po co te płyny? Zdrowy nabłonek reaguje na nie inaczej niż chorobowo zmieniony. Miejsca podejrzane bieleją po kwasie octowym lub nie barwią się na ciemno jodem. To tworzy dla lekarza swego rodzaju „mapę” zmian.
- Mała wskazówka, kwas octowy może powodować lekkie pieczenie lub szczypanie — to zupełnie normalne, nie martw się tym.
- Ewentualna biopsja: Jeśli „mapa” pokaże nieprawidłowości, lekarz pobierze wycinek.
Czy pobieranie wycinków (biopsja) boli?
To najczęściej zadawane pytanie w gabinecie. Bądźmy szczerzy: szyjka macicy jest unerwiona inaczej niż skóra. Samo pobranie wycinka (to dosłownie 2-3 milimetry tkanki) jest odczuwalne raczej jako uszczypnięcie lub krótki skurcz, podobny do miesiączkowego. Nie jest to silny ból, który wymagałby narkozy. Mały protip — lekarze często proszą, by w momencie pobrania mocno zakasłać — to odwraca uwagę i zmniejsza odczucie bólu.
Jeśli bardzo boisz się bólu, zapytaj lekarza o znieczulenie miejscowe (najczęściej w sprayu lub zastrzyku), choć zazwyczaj nie jest ono konieczne. Większy dyskomfort może sprawiać założenie wziernika niż samo pobranie.
Co dzieje się po badaniu? Ważne wskazówki
Po kolposkopii, zwłaszcza jeśli była połączona z biopsją, możesz czuć się dobrze, ale Twoje ciało potrzebuje chwili regeneracji.
- Plamienie: Przez kilka dni po zabiegu możesz obserwować plamienie. Jeśli lekarz użył specjalnej pasty hamującej krwawienie (często ma ona kolor musztardowy/brązowy), wydzielina może wyglądać jak „fusy z kawy” lub brudna plastelina. Nie bój się tego – to resztki opatrunku chemicznego.
- Oszczędzanie się: Przez około 3-7 dni (lub do ustąpienia plamienia) zrezygnuj ze współżycia, basenu, sauny i gorących kąpieli w wannie. Używaj podpasek, a nie tamponów.
Czerwone Flagi — kiedy natychmiast skontaktować się z lekarzem?
Choć powikłania po kolposkopii są rzadkie, bądź czujna. Skontaktuj się z lekarzem lub udaj na SOR, jeśli po badaniu wystąpią:
- bardzo silne krwawienie (bardziej obfite niż miesiączka);
- gorączka powyżej 38°C;
- silny ból podbrzusza, który nie mija po lekach przeciwbólowych dostępnych bez recepty;
- wydzielina z pochwy o nieprzyjemnym, ropnym zapachu.
Pamiętaj: kolposkopia to Twoja szansa na wczesne wykrycie zmian, które są możliwe do wyleczenia, zanim staną się czymś groźnym. Zbadaj się, odbierz wynik i śpij spokojnie.
Dostępność poszukiwanych preparatów z łatwością sprawdzisz i zarezerwujesz za pomocą portalu KtoMaLek.pl.
Bibliografia
- Bręborowicz, G. H. (Red.). (2020). Położnictwo i ginekologia (Wyd. 3, Tom 2). PZWL Wydawnictwo Lekarskie, Warszawa.
- Jach, R., Mazurec, M. (2019). Kolposkopia: Protokół badania. Wydawnictwo Medyczne Górnicki, Wrocław.
- Nasierowska-Guttmejer, A., Kędzia, W., Rokita, W., Spaczyński, M. (2017). Rekomendacje Polskiego Towarzystwa Ginekologicznego dotyczące diagnostyki i leczenia zmian śródnabłonkowych szyjki macicy. Ginekologia Polska, 88(3), s. 166–172.
- Perkins, R. B., Guido, R. S., Castle, P. E., Chelmow, D., Einstein, M. H., Garcia, F. i inni (2020). 2019 ASCCP risk-based management consensus guidelines for abnormal cervical cancer screening tests and cancer precursors. Journal of Lower Genital Tract Disease, 24(2), s. 102–131.
- Polskie Towarzystwo Ginekologów i Położników. (2021). Schemat postępowania w screeningu raka szyjki macicy w Polsce. Dostępne na: Schemat postępowania w screeningu Raka Szyjki Macicy (RSM)– Polskiego Towarzystwa Ginekologów i Położników (PTGiP). (Dostęp: 02.2026)
Autor
Rafał Pietrańczyk - Absolwent Wydziału Farmaceutycznego Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu. Posiadam doświadczenie w pracy w aptece oraz ponad 5-letnią praktykę w prowadzeniu zajęć dla techników farmacji. Na co dzień tworzę merytoryczne treści medyczne, łącząc aktualną wiedzę z praktycznym podejściem do pracy z pacjentem. W swojej pracy skupiam się na bezpieczeństwu farmakoterapii i umiejętności, które pomagają pacjentom