Produktu nie należy stosować jako fiolki wielodawkowej. Po podaniu potrzebnej dawki należy wyrzucić wszelkie pozostałości zawiesiny.
−
Aby ograniczyć częstość występowania zaniku skóry i tkanki podskórnej, nie należy przekraczać zalecanych dawek. O ile tylko jest to możliwe, należy wykonywać wielokrotne wstrzyknięcia małych dawek w okolicę zmian. Technika wykonywania wstrzyknięć dostawowych powinna obejmować stosowanie środków ostrożności zapobiegających wstrzyknięciu lub wycieknięciu produktu do skóry właściwej. Ze względu na wysoką częstość występowania zaniku tkanki podskórnej, należy unikać podawania wstrzyknięć do mięśnia naramiennego.
Działanie immunosupresyjne / zwiększona wrażliwość na infekcje
−
Glikokortykosteroidy mogą zwiększać wrażliwość na infekcję, mogą maskować niektóre objawy zakażenia. Ponadto podczas ich stosowania mogą się pojawiać nowe zakażenia. W trakcie stosowania glikokortykosteroidów może wystąpić zmniejszenie odporności organizmu i niezdolność do ograniczenia miejscowego zakażeń.
Ze stosowaniem kortykosteroidów w monoterapii lub w skojarzeniu z innymi lekami immunosupresyjnymi wywierającymi wpływ na odporność komórkową, humoralną lub czynność granulocytów obojętnochłonnych mogą wiązać się zakażenia mikroorganizmami chorobotwórczymi, w tym zakażenia wirusowe, bakteryjne, grzybicze, pierwotniakowe lub choroby pasożytnicze, w dowolnej okolicy organizmu. Zakażenia te mogą być łagodne, a także ciężkie, czasami śmiertelne. Częstość występowania powikłań zakaźnych wzrasta w miarę zwiększania dawek kortykosteroidów.
−
Nie podawać dostawowo, dokaletkowo ani dościęgnowo w celu działania miejscowego w przypadku występowania ostrego zakażenia.
−
Pacjenci przyjmujący leki hamujące działanie układu immunologicznego są bardziej narażeni na infekcje niż osoby zdrowe. Przykładowo, ospa wietrzna i odra mogą mieć bardzo ciężki lub nawet śmiertelny przebieg u nieszczepionych dzieci, lub osób dorosłych przyjmujących kortykosteroidy.
−
U pacjentów przyjmujących immunosupresyjne dawki kortykosteroidów przeciwwskazane jest stosowanie szczepionek na bazie żywych, atenuowanych wirusów. Pacjentom tym można podać szczepionki inaktywowane lub wytworzone przy użyciu technologii biogenetycznych. Jednak odpowiedź na takie szczepionki może być osłabiona lub mogą się one okazać nieskuteczne. Można wykonywać wskazane zabiegi immunizacji u pacjentów otrzymujących kortykosteroidy w dawkach, które nie powodują immunosupresji.
−
Stosowanie kortykosteroidów u osób z czynną gruźlicą należy ograniczyć do przypadków o przebiegu piorunującym lub rozsianym. Kortykosteroid stosuje się wtedy w leczeniu choroby w skojarzeniu z odpowiednimi lekami przeciwgruźliczymi. Gdy podanie glikokortykosteroidów jest wskazane u pacjentów z gruźlicą utajoną lub z dodatnim wynikiem próby tuberkulinowej, konieczna jest ścisła obserwacja pacjentów, gdyż może dojść do reaktywacji choroby. U tych pacjentów, w trakcie długotrwałej kortykosteroidoterapii należy stosować chemioprofilaktykę.
−
U pacjentów otrzymujących kortykosteroidy stwierdzano występowanie mięsaka Kaposiego.
Przerwanie stosowania produktów z tej grupy może doprowadzić do remisji klinicznej.
−
Rola kortykosteroidów we wstrząsie septycznym jest kontrowersyjna, przy czym wyniki wczesnych badań przedstawiają zarówno korzystne, jak i niekorzystne działania. Niedawno postawiono hipotezę, że kortykosteroidy stosowane dodatkowo mają korzystne działanie u pacjentów z udokumentowanym wstrząsem septycznym, u których występuje niedoczynność nadnerczy. Niemniej jednak nie zaleca się ich rutynowego stosowania we wstrząsie septycznym.Wyniki systematycznego przeglądu kortykosteroidów podawanych w wysokich dawkach przez krótki okres nie potwierdziły korzyści ich stosowania. Jednak metaanaliza i badania przeglądowe wskazują, że dłuższe stosowanie (przez 5 - 11 dni) małych dawek kortykosteroidów może zmniejszyć umieralność, zwłaszcza wśród pacjentów ze wstrząsem septycznym, u których konieczne jest podawanie substancji presyjnych dla utrzymania ciśnienia tętniczego krwi.
Wpływ na układ immunologiczny
−
Mogą wystąpić reakcje alergiczne. Ponieważ stwierdzano rzadkie przypadki reakcji skórnych oraz anafilaktycznych/rzekomoanafilaktycznych u osób otrzymujących kortykosteroidy, przed ich podaniem należy zastosować odpowiednie środki ostrożności, zwłaszcza gdy u pacjenta występowały w przeszłości reakcje alergiczne na inne leki.
−
Donoszono o występowaniu skórnych reakcji alergicznych, najprawdopodobniej na substancje pomocnicze produktu. Rzadko w testach skórnych wykrywano reakcję na sam metyloprednizolonu octan.
Zaburzenia endokrynologiczne
−
Jeżeli u pacjentów poddawanych leczeniu kortykosteroidami wystąpi silny stres, wskazane jest zwiększenie dawkowania szybko działających kortykosteroidów przed wystąpieniem sytuacji stresowej, w czasie jej trwania i po jej zakończeniu.
−
Długotrwałe podawanie dawek terapeutycznych kortykosteroidów może prowadzić do zahamowania osi podwzgórzowo-przysadkowo-nadnerczowej (PPN) (wtórna niedoczynność kory nadnerczy).Stopień i czas trwania powstałej niedoczynności kory nadnerczy są zmienne u pacjentów i zależą od dawki, częstości, czasu podawania oraz czasu trwania leczenia glikokortykosteroidami. Ten wpływ można zminimalizować poprzez podawanie produktu w schemacie co drugi dzień.
−
Ponadto w przypadku nagłego odstawienia glikokortykosteroidów może wystąpić ostra niedoczynność nadnerczy prowadząca do zgonu. W związku z tym, ryzyko wystąpienia polekowej wtórnej niedoczynności kory nadnerczy można zmniejszyć dzięki stopniowemu zmniejszaniu dawkowania. Ten typ względnej niedoczynności może być obecny przez kilka miesięcy po przerwaniu leczenia, i z tego względu w każdym przypadku stresu w tym okresie należy ponownie podać leczenie hormonalne.
−
„Zespół odstawienia” steroidów, który pozornie nie jest związany z niedoczynnością kory nadnerczy, może także wystąpić po nagłym odstawieniu glikokortykosteroidów. Ten zespół obejmuje objawy takie jak: brak łaknienia, nudności, wymioty, letarg, bóle głowy, gorączka, ból stawów, złuszczanie, bóle mięśni, spadek masy ciała i (lub) niedociśnienie. Uważa się, że te efekty są raczej konsekwencjami nagłej zmiany stężenia glikokortykosteroidów, a nie niskiego stężenia kortykosteroidów.
−
Ponieważ glikokortykosteroidy mogą odpowiadać za pojawienie się
de novo
lub pogorszenie istniejącego zespołu Cushinga, należy unikać ich stosowania u pacjentów z chorobą Cushinga. U pacjentów z niedoczynnością tarczycy stwierdza się nasilone działanie kortykosteroidów.
Zaburzenia metabolizmu i odżywiania
Kortykosteroidy, w tym metyloprednizolon, mogą zwiększyć stężenie glukozy we krwi, spowodować pogorszenie istniejącej cukrzycy i zwiększyć ryzyko wystąpienia cukrzycy u osób przewlekłe przyjmujących kortykosteroidy.
Zaburzenia psychiczne
−
Pacjenci z chorobami psychicznymi w wywiadzie: stosowanie glikokortykosteroidów może doprowadzić do pogorszenia istniejącej niestabilności emocjonalnej lub skłonności psychotycznych.
−
W trakcie stosowania systemowych steroidów mogą wystąpić potencjalnie ciężkie psychiczne działania niepożądane. Objawy pojawiają się zwykle w ciągu kilku dni lub tygodni od rozpoczęcia leczenia. Większość reakcji ustępuje po zmniejszeniu dawki lub odstawieniu produktu, ale może być także konieczne zastosowanie swoistego leczenia. Po odstawieniu kortykosteroidów zgłaszano wpływ na psychikę, aczkolwiek częstość przypadków nie jest znana. Pacjentów i (lub) opiekunów należy zachęcać, aby kontaktowali się z lekarzem w przypadku wystąpienia u pacjenta zaburzeń psychicznych, w szczególności podejrzenia obniżonego nastroju lub myśli samobójczych. Pacjenci/opiekunowie powinni być poinformowani o możliwości wystąpienia zaburzeń psychicznych w trakcie zmniejszania dawki/odstawienia steroidów systemowych lub tuż po nim.
Wpływ na układ nerwowy
−
U pacjentów z zaburzeniami przebiegającymi z drgawkami kortykosteroidy należy stosować z zachowaniem ostrożności.
−
U pacjentów z miastenią kortykosteroidy należy stosować z zachowaniem ostrożności (patrz także ostrzeżenie dotyczące miopatii w punkcie dotyczącym wpływu na układ mięśniowo-szkieletowy).
−
Chociaż kontrolowane badania kliniczne wykazały, że glikokortykosteroidy skutecznie przyspieszają uzyskanie remisji w przypadku ostrego nasilenia objawów stwardnienia rozsianego, nie stwierdzono, aby leki te wpływały na ostateczny stan kliniczny lub naturalny przebieg choroby.
Do uzyskania istotnych efektów potrzebne są względnie duże dawki glikokortykosteroidów.
−
Odnotowano przypadki tłuszczakowatości nadtwardówkowej u pacjentów przyjmujących kortykosteroidy, zwykle w przypadku długotrwałego stosowania dużych dawek.
Wpływ na narząd wzroku
−
Długotrwałe stosowanie kortykosteroidów może prowadzić do rozwoju zaćmy tylnej podtorebkowej i zaćmy jądrowej (szczególnie u dzieci), wytrzeszczu lub zwiększonego ciśnienia śródgałkowego, co może prowadzić do jaskry z możliwym uszkodzeniem nerwów wzrokowych i może sprzyjać rozwojowi zakażeń wtórnych oczu wywoływanych przez grzyby lub wirusy.
−
Należy uważnie stosować kortykosteroidy u pacjentów z opryszczką oczną lub półpaścem z objawami ocznymi ze względu na ryzyko perforacji rogówki.
−
Leczenie kortykosteroidami wiąże się z ryzykiem wystąpienia centralnej retinopatii surowiczej, która może prowadzić do odwarstwienia siatkówki.
Wpływ na serce
−
Ze względu na niekorzystny wpływ glikokortykosteroidów na układ sercowo-naczyniowy, co obejmuje dyslipidemię i nadciśnienie tętnicze, leczeni pacjenci z istniejącymi czynnikami ryzyka sercowo-naczyniowego mogą być narażeni na dodatkowy wpływ na układ sercowo-naczyniowy w przypadku stosowania wysokich dawek i długotrwałego leczenia. W związku z tym, takim pacjentom kortykosteroidy należy podawać z zachowaniem ostrożności i należy uwzględnić modyfikację ryzyka, i dodatkowe monitorowanie układu sercowo-naczyniowego, jeżeli konieczne.
−
Układowe kortykosteroidy należy podawać z zachowaniem ostrożności i tylko z wyraźnych wskazań w przypadku zastoinowej niewydolności serca.
Wpływ na układ naczyniowy
Podczas stosowania kortykosteroidów zgłaszano występowanie zakrzepicy, w tym żylnej choroby zakrzepowo-zatorowej. W związku z tym kortykosteroidy powinny być stosowane ostrożnie u pacjentów, u których występują zaburzenia zakrzepowo-zatorowe lub, którzy mogą być predysponowani do ich wystąpienia.
−
Pacjentom z nadciśnieniem tętniczym kortykosteroidy należy podawać z zachowaniem ostrożności.
Wpływ na żołądek i jelita
−
Nie ma wspólnego stanowiska na temat tego, czy kortykosteroidy są odpowiedzialne za wrzody trawienne stwierdzane w trakcie leczenia, niemniej jednak leczenie glikokortykosteroidami może maskować objawy wrzodów trawiennych, dlatego może wystąpić perforacja lub krwotok bez towarzyszącego znacznego bólu. W połączeniu z NLPZ wzrasta ryzyko rozwoju choroby wrzodowej żołądka i jelit.
−
Glikokortykosteroidy należy stosować ostrożnie w leczeniu nieswoistego wrzodziejącego zapalenia jelita grubego, jeżeli istnieje zagrożenie perforacją, bądź też wystąpieniem ropnia lub innej postaci zakażenia ropnego. Należy również zachować ostrożność w przypadku zapalenia uchyłków, świeżych zespoleń jelitowych, czynnej lub utajonej choroby wrzodowej, gdy steroidy są stosowane jako leczenie podstawowe lub uzupełniające.
Wpływ na wątrobę i drogi żółciowe
−
Po podaniu wysokich dawek kortykosteroidów może się rozwinąć ostre zapalenie trzustki.
Wpływ na układ mięśniowo-szkieletowy
−
Ponieważ w trakcie stosowania wysokich dawek kortykosteroidów obserwowano ostrą miopatię, najczęściej występującą u pacjentów z zaburzeniami przewodnictwa nerwowo-mięśniowego (np. miastenia) albo u pacjentów jednocześnie otrzymujących leki przeciwcholinergiczne, jak np. leki blokujące przewodnictwo nerwowo-mięśniowe (np. pankuronium). Taka ostra postać miopatii jest uogólniona, może obejmować mięśnie oczne i oddechowe, i może spowodować niedowład czterokończynowy. Może wystąpić wzrost aktywności kinazy kreatynowej. Poprawa stanu klinicznego lub powrót do zdrowia po przerwaniu stosowania kortykosteroidów może trwać od tygodni do lat.
−
Osteoporoza jest powszechnym, ale rzadko rozpoznawanym działaniem ubocznym związanym z przewlekłym stosowaniem glikokortykosteroidów w dużych dawkach.
Zaburzenia nerek i dróg moczowych
−
Kortykosteroidy należy stosować z zachowaniem ostrożności u pacjentów z niewydolnością nerek.
Badania diagnostyczne
−
Umiarkowane i duże dawki hydrokortyzonu, lub kortyzonu, mogą spowodować wzrost ciśnienia krwi, zatrzymanie soli i wody, oraz zwiększone wydalanie potasu. Takie działanie będzie prawdopodobnie występować rzadziej w przypadku stosowania syntetycznych pochodnych, jeżeli nie będą podawane w wysokich dawkach. Może być konieczne ograniczenie podaży soli w diecie oraz suplementacja potasu. Wszystkie kortykosteroidy powodują nasilenie wydalania wapnia.
Urazy, zatrucia i powikłania po zabiegach
−
Stosowanie kortykosteroidów o działaniu ogólnoustrojowym nie jest zalecane do leczenia urazowego uszkodzenia mózgu, i dlatego nie należy ich stosować w leczeniu urazowego uszkodzenia mózgu. Wyniki badania wieloośrodkowego wykazały zwiększoną śmiertelność po 2 tygodniach lub 6 miesiącach od wystąpienia urazu u pacjentów leczonych solą sodową bursztynianiu metyloprednizolonu, w porównaniu do pacjentów otrzymujących placebo. Związek przyczynowy związany z leczeniem solą sodową bursztynianiu metyloprednizolonu nie został ustalony.
Inne
Powikłania terapii glikokortykosteroidami zależą od wielkości dawki i od czasu leczenia. Decyzję dotyczącą dawki, czasu trwania leczenia, stosowania produktu codziennie lub z przerwami, należy
podjąć indywidualnie w każdym przypadku, zależnie od oceny stosunku ryzyka do korzyści z terapii.
−
Kwas acetylosalicylowy i niesteroidowe leki przeciwzapalne należy stosować z zachowaniem ostrożności w połączeniu z kortykosteroidami.
−
Brak danych wskazujących na to, aby kortykosteroidy wywierały działanie kancerogenne, mutagenne lub wywierały niekorzystny wpływ na płodność.
−
Należy wziąć pod uwagę leczenie kortykosteroidami podczas interpretowania wyników badań biologicznych (np. testów skórnych, oznaczeń stężenia hormonów tarczycy).
−
Po podaniu kortykosteroidów o działaniu ogólnoustrojowym zgłaszano przełom w przebiegu guza chromochłonnego, niekiedy zakończony zgonem. Kortykosteroidy należy stosować tylko po odpowiedniej ocenie stosunku korzyści do ryzyka w przypadku pacjentów, u których podejrzewa się lub stwierdzono występowanie guza chromochłonnego.
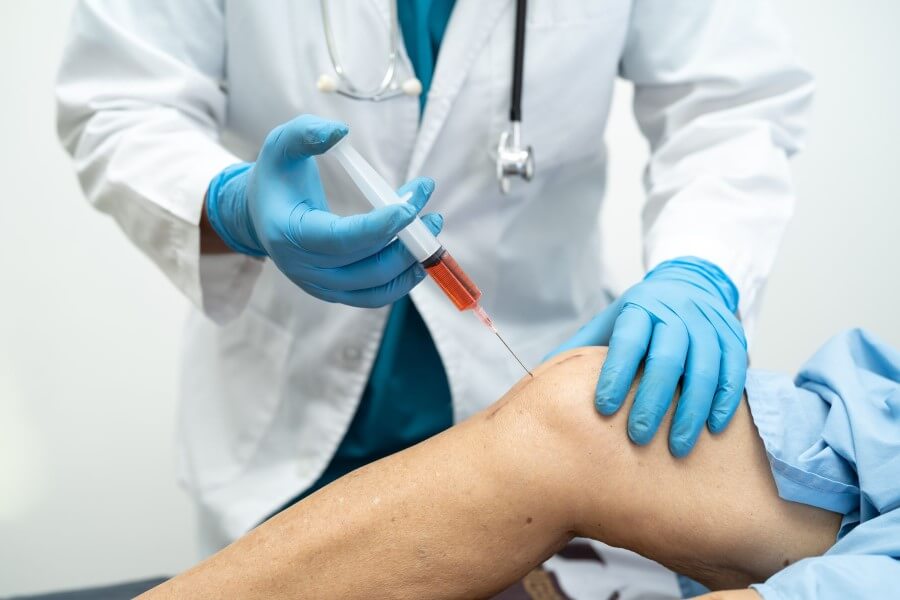
PODANIE DOSTAWOWE
W przypadku podawania dostawowego i (lub) innego podawania miejscowego konieczne jest przestrzeganie zasad postępowania aseptycznego, aby uniknąć zakażeń jatrogennych.
Po dostawowym podaniu kortykosteroidów należy uważać, aby uniknąć przeciążania stawów, w obrębie których uzyskano złagodzenie objawów. Zaniedbania pod tym względem mogą nasilać niszczenie stawu, które zdecydowanie przeważy nad korzyściami z podania steroidu. Nie należy wykonywać wstrzyknięć do stawów niestabilnych. W niektórych przypadkach powtarzane wstrzyknięcia dostawowe mogą spowodować niestabilność stawu. W wybranych przypadkach sugeruje się wykonanie kontrolnego badania RTG w celu wykrycia ewentualnego pogorszenia stanu stawu. W przypadku zastosowania leku miejscowo znieczulającego, przed wstrzyknięciem produktu Depo-Medrol należy uważnie zapoznać się z treścią ulotki dołączonej do opakowania tego leku i zachować wszelkie zalecane środki ostrożności.
W PRZYPADKU POZAJELITOWEGO PODANIA KORTYKOSTEROIDÓW NALEŻY ZASTOSOWAĆ NASTĘPUJĄCE DODATKOWE ŚRODKI OSTROŻNOŚCI:
−
Domaziówkowe wstrzykiwanie kortykosteroidu może wywołać działania ogólne i miejscowe.
−
W celu wykluczenia ewentualnego zakażenia konieczne jest odpowiednie przebadanie płynu stawowego.
−
Znaczny wzrost natężenia bólu z towarzyszącym miejscowym obrzękiem, ograniczeniem ruchomości stawu, gorączką i pogorszeniem samopoczucia są potencjalnymi objawami ostrego ropnego zapalenia stawów. W przypadku wystąpienia tego powikłania i potwierdzenia rozpoznania posocznicy, należy zaprzestać wykonywania miejscowych wstrzyknięć glikokortykosteroidów i wdrożyć odpowiednie leczenie przeciwdrobnoustrojowe.
−
Należy unikać miejscowego podawania steroidów do stawu objętego w przeszłości zakażeniem.
−
Glikokortykosteroidów nie należy wstrzykiwać do stawów niestabilnych. Bezwzględnie konieczne jest zastosowanie jałowej techniki, aby zapobiec zakażeniom i skażeniu.
MOŻLIWE DZIAŁANIA NIEPOŻĄDANE WYSTĘPUJĄCE PO PODANIU PRODUKTU
PRZECIWWSKAZANYMI DROGAMI
−
Zgłaszano ciężkie zdarzenia medyczne w związku z podaniem dooponowym/nadtwardówkowym (patrz punkt 4.8 Działania niepożądane). Należy podjąć odpowiednie środki, aby uniknąć wstrzyknięcia dożylnego.
−
Podanie donosowe
Przemijające lub trwałe pogorszenie widzenia ze ślepotą włącznie, reakcje uczuleniowe, nieżyt nosa;
−
Podanie do gałki ocznej
Przemijające lub trwałe pogorszenie widzenia ze ślepotą włącznie, podwyższenie ciśnienia wewnątrzgałkowego, zapalenie gałki ocznej, zapalenie okołogałkowe z reakcjami uczuleniowymi włącznie; zakażenia, złogi lub martwica w miejscu wstrzyknięcia;
−
Inne miejsca wstrzyknięcia
(skóra pokrywająca czaszkę, migdałki gardłowe, zwój klinowopodniebienny): ślepota.
Stosowanie u dzieci
|
−
|
Należy uważnie oceniać wzrost i rozwój niemowląt i dzieci stosujących kortykosteroidy przez dłuższy czas.U dzieci poddawanych długotrwałemu leczeniu glikokortykosteroidami w dobowych dawkach podzielonych może dochodzić do zahamowania wzrostu. Stosowanie tego typu schematu dawkowania powinno być ograniczone do najcięższych wskazań.
|
|
−
|
Niemowlęta i dzieci przyjmujące kortykosteroidy przez dłuższy czas są szczególnie narażone na wzrost ciśnienia śródczaszkowego.
|
|
−
|
Po podaniu wysokich dawek kortykosteroidów u dzieci może się rozwinąć zapalenie trzustki.
|